Toutes les types d’obésité ne se ressemblent pas

L’obésité est une maladie multifactorielle dont les phénotypes, les présentations cliniques et les réponses au traitement sont variés.1,2. Il est important de distinguer l’obésité générale de l’obésité génétique causée par les maladies rares de la voie MC4R. Vous trouverez ici des ressources vous permettant d’identifier certains de ces patients inhabituels et d’établir vos diagnostics de manière confiante.
L’obésité résulte de facteurs qui perturbent l’équilibre entre l’apport énergétique (consommation de nourriture) et la dépense énergétique (rendement métabolique, thermogenèse et activité physique). Tandis que de nombreux facteurs environnementaux influencent cet équilibre, nos gènes définissent également de manière significative notre poids corporel. La recherche a démontré que certains variants génétiques qui surviennent naturellement sont associés à l’obésité.3-5
Obésité générale1
- Peut être due aux:
- Facteurs environnementaux
- Nombreux gènes courants qui interagissent entre eux (polygènes)
- Peut survenir à tout âge, y compris à un âge plus avancé
Obésité génétique causée par des maladies rares de la voie MC4R1,6
- Peut être due à des variants génétiques rares/une altération de l’expression ou de la fonction des gènes
- Peut être marquée par une hyperphagie et une obésité sévère précoce, qui peuvent toutes deux se développer dès les premiers mois de vie, mais apparaissent souvent pendant la petite enfance
Obésité monogénique (comme les déficits en POMC, PCSK1, LEPR)1
- Se présente comme une obésité sévère précoce rare associée à des troubles endocriniens
- Est principalement due à des variants de la voie MC4R impliqués dans la régulation de l’apport alimentaire
Obésité syndromique (comme le SBB)1
- Est une obésité sévère associée à des phénotypes supplémentaires (c.-à-d., caractéristiques dysmorphiques, anomalies du développement de certains organes)
Hyperphagie
L’hyperphagie est un symptôme principal de plusieurs maladies génétiques associées à l’obésité. Elle se caractérise par une faim insatiable et pathologique qui se différencie des autres comportements et troubles de suralimentation par son intensité et sa persistance7
- Temps plus long pour atteindre la satiété
- Durée plus courte de la satiété
- Sensations de faim prolongées
- Sévère préoccupation par la nourriture et état de détresse en cas de refus de remise de nourriture, souvent associés à des comportements excessifs de recherche de nourriture
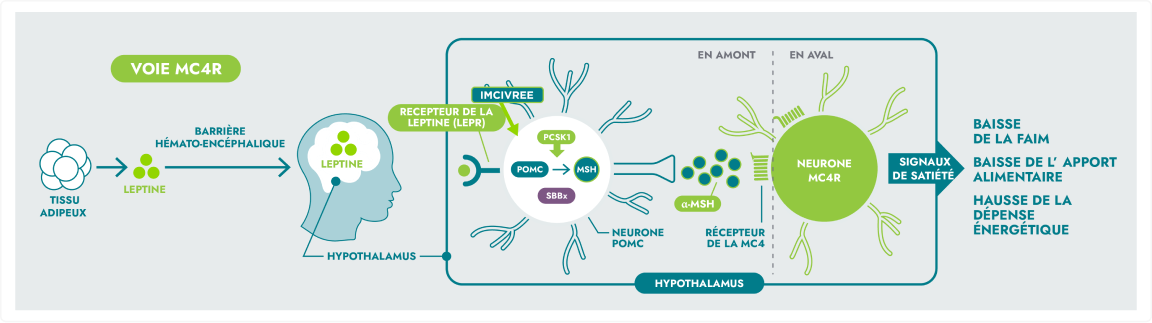
Voie MC4R
L’hypothalamus est une partie du cerveau essentielle qui aide à réguler la faim. Cette régulation se fait notamment via la leptine, une hormone. Lorsque la leptine chute en réponse au jeûne, le cerveau déclenche des actions de sorte à restaurer l’équilibre énergétique. La voie du récepteur de la mélanocortine de type 4 (MC4R) est une partie essentielle de ce processus et un régulateur fondamental de la faim et de l’équilibre énergétique qui permet de maintenir un poids corporel stable.3
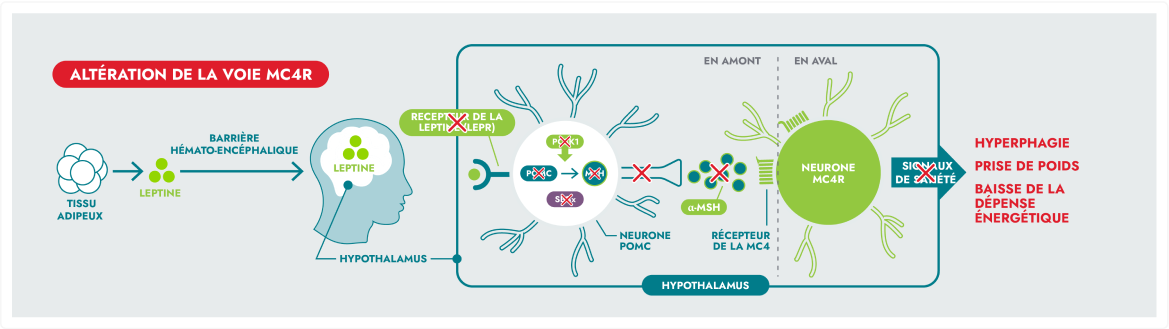
Les maladies rares de la voie MC4R, qui peuvent conduire à l’hyperphagie (faim insatiable, pathologique) et à l’obésité précoce, se distinguent de l’obésité générale.3
Les états des maladies de la voie MC4R comprennent les suivants:
- Obésité sévère précoce, rare, associée à des troubles endocriniens
- Principalement due à des mutations des gènes de la voie leptine-mélanocortine, impliquée dans la régulation de l’apport alimentaire
- Est une obésité sévère associée à des phénotypes supplémentaires (c.-à-d., caractéristiques dysmorphiques, anomalies du développement de certains organes)
La voie du récepteur hypothalamique de la mélanocortine de type 4 (MC4R) est une voie de signalisation principale responsable de la régulation de la faim, de la satiété et de la dépense énergétique.6
Des variants génétiques rares de la voie MC4R peuvent entraîner une altération de la signalisation neuronale, conduisant à des maladies rares de la voie MC4R.1,5
Références :
1. Huvenne H et al. Obes Facts. 2016;9(3):158-173. 2. Loos RJF et al. Nat Rev Genet. 2022;23(2):120-133. 3. Fonseca ACP et al. J Diabetes Complications. 2017;31:1549-1561. 4. Littleton SH et al. Mol Diagn Ther. 2020;24:653-663. 5. Yazdi FT et al. PeerJ. 2015;3:e856. 6. Eneli I et al. Appl Clin Genet. 2019;12:87-93. 7. Hampl SE et al. Pediatrics. 2023;151(2):e202206064. 8. Data on file. Rhythm Pharmaceuticals Inc. 9. Vaisse C et al. Cold Spring Harb Perspect Biol. 2017;9(7):a028217. 10. Forsythe E et al. Front Pediatr. 2018. doi:10.3389/fped.2018.00023. 11. Manara E et al. Ital J Pediatr. 2019;45(1):72. 12. Bereket A et al. Obes Rev. 2012;13(9):780-798. doi:10.1111/j.1467-789X.2012.01004.x. 13. Kim JH, Choi JH. Ann Pediatr Endocrinol Metab. 2013;18:161-7.